Dr. Stephen Turner en collega’s onderzochten of een behandelingsstrategie die wordt bijgestuurd met behulp van een op NO-gebaseerd algoritme effectief is in het reduceren van het aantal astma-aanvallen. Tijdens ERS 2021 presenteerde hij de bevindingen van een gerandomiseerde studie, waaruit geen toegevoegde waarde bleek van het meenemen van FeNO in de keuze voor behandeling. 1

Dr. Stephen Turner, Royal Aberdeen Children’s Hospital, Verenigd Koninkrijk
Stikstofmonoxide (NO) lijkt een rol te kunnen spelen in het bepalen van de behandelstrategie van kinderen met astma. De concentratie NO in uitgeademde lucht is hoger wanneer de luchtwegen ontstoken zijn, zoals bij astma. Zodoende zou NO kunnen dienen als biomarker om de mate van de ontsteking te bepalen, maar ook om het effect van de behandeling op de ontsteking te volgen. Het potentieel bleek onder andere uit een systematische review, maar was nog niet onderzocht in een gerandomiseerde klinische studie.2
In de studie van Turner werden 506 jonge (leeftijd 6-15 jaar), voornamelijk in ziekenhuis opgenomen, astmapatiënten geïncludeerd. Zij werden ingedeeld in de experimentele (n=255) of de controlegroep (n=251), wat hun behandelingsstrategie bepaalde.
De behandeling van de beide groepen werd elke drie maanden geëvalueerd en eventuele veranderingen in het behandelschema werden gebaseerd op de huidige behandeling, ACT/CACT symptoomcontrole, therapietrouw en, indien ingedeeld in de experimentele groep, FeNO. Iedere drie maanden kregen deelnemers ofwel een zwaardere vorm van inhalatiecorticosteroïden (ICS; ‘step up’), een mildere ICS (‘step down’) of dezelfde ICS (‘no change’). In de experimentele groep werd deze evaluatie gebaseerd op een algoritme dat was afgesteld op FeNO-levels. Bij een hogere FeNO werd ICS opgehoogd en vice versa, terwijl bij gelijke FeNO LABA werd opgehoogd wanneer de patiënt symptomatisch was.
In de experimentele groep was de therapietrouw laag. In ongeveer 20% van de gevallen besloot een behandelend arts toch een andere stap in de behandelstrategie te nemen dan werd gesuggereerd door het algoritme. Met name de ‘step down’ suggesties van het algoritme werden genegeerd.
Uiteindelijk bleek er geen verschil tussen de experimentele of de controlegroep (zie Figuur 1). Ongeveer 50% van de patiënten had astma-aanvallen, ongeacht de behandelingsstrategie. Gemiddeld genomen was er sprake van een -3,1% reductie van exacerbaties (-11,9% tot 5,6%; niet significant) in de experimentele groep. Subgroepanalyses toonden ook geen significante verschillen tussen de experimentele of de controlegroep, evenals analyses voor secundaire uitkomstmaten.
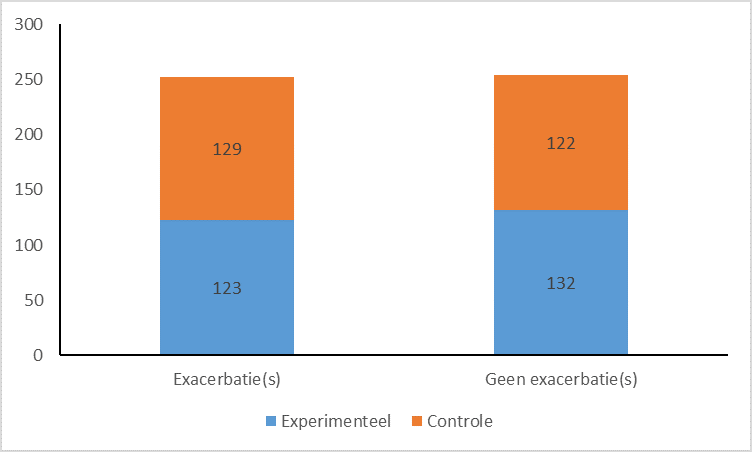
FIGUUR 1. Aantal astma-aanvallen in de experimentele en de controlegroep. Aangepast naar Turner et al.1
Turner concludeert dat er in deze studie geen bewijs is gevonden dat het bijsturen van de behandelingsstrategie met behulp van een op NO-gebaseerd algoritme geen toegevoegde waarde heeft in deze populatie. Het algoritme als zodanig is wel acceptabel in het bepalen van de behandelingsstrategie.
Referenties